患者小张,38岁,结婚10年,为了早日抱娃,夫妻俩一直勤勤恳恳的备孕。六年前和四年前分别怀过一次,但是都在早孕期发生自然流产。
第2次查了流产的胚胎遗传学检查,也没有发现明显的异常。当地医院做了妇科超声,怀疑是纵隔子宫。这天,小张来到北医三院妇科门诊,哭哭啼啼的说,「大夫,家里医院说我子宫里长了个隔儿,容易坐不住胎,我该怎么办啊?」
患者来我院检查后图像如下:显然,这是一个先天性子宫畸形(系由胚胎发育过程中缪勒氏管发育异常所致)。
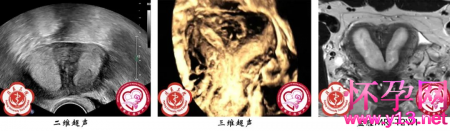
图源:北医三院
由于三维超声的逐渐普及以及诊断水平的不断提升,先天性子宫畸形患者在临床的检出率逐渐增多。
根据最近的研究显示,先天性子宫畸形在女性人群的总体发病率约为5.5%,而在不孕症女性、有流产史的女性、流产史合并继发不孕的女性中,其发病率则分别高达8.0%、13.3%、24.5%。
除了梗阻性子宫畸形所伴随的腹痛及月经异常之外,妊娠结局也成为困扰患者的一大问题。
先天性子宫畸形的分类
根据缪勒氏管发育或融合异常的不同类型,先天性子宫畸形可以分为:
①水平融合异常:如双角子宫或双子宫。
②垂直融合异常:如阴道横隔。
③融合部吸收或管腔化异常:如完全性纵隔子宫、部分性纵隔子宫或弓形子宫。
④发育不全,如单角子宫或始基子宫等。
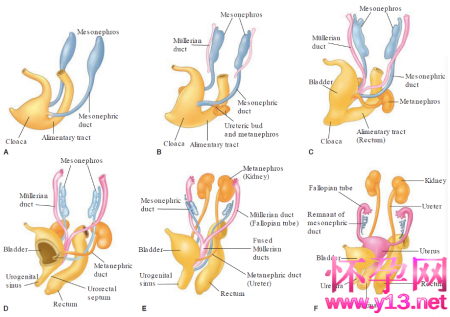
女性生殖道胚胎发育
(来源:威廉姆斯妇科学,第三版)
根据临床形态学表现,目前广泛应用的分类系统有1988年美国生育协会(AFS)分类系统以及2013年欧洲人类生殖与胚胎学会和欧洲妇科内镜协会(ESHRE/ESGE)分类系统。
前者以解剖学为基础,将外生殖器、阴道、宫颈、子宫畸形分门别类,易于临床使用,但是分类中有部分类型存在交叉;后者从解剖学上进一步细化各个器官的发育异常,但是目前尚缺乏将其应用于评估妊娠结局的随机对照研究来证实其临床意义。
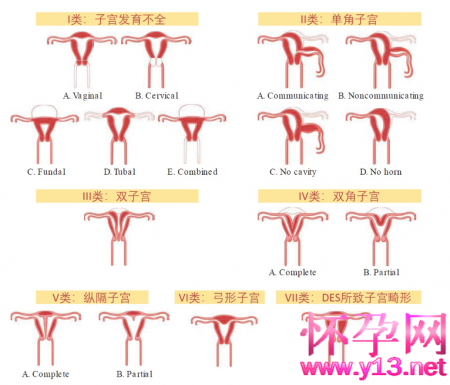
1988年AFS分类系统
(来源:威廉姆斯妇科学,第三版)
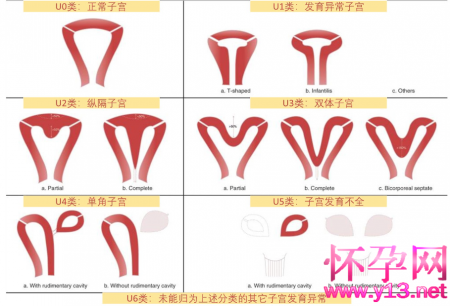
2013年ESHRE/ESGE分类系统
(来源:HumReprod)
诊断
既往子宫畸形诊断的金标准是宫腹腔镜联合检查,目前常用的诊断技术包括超声、子宫输卵管造影、超声宫腔造影、磁共振成像等。
影像学检查时机以月经周期的后半周期为宜,因此时分泌期子宫内膜显像更满意。
经阴道二维超声由于廉价且可及性高,可以用于子宫发育异常的筛查,而经阴道三维超声则用于子宫畸形的分类确诊:
▶对于双角子宫或纵隔子宫的诊断,三维超声在显示子宫冠状面具有独特优势,能够在横断面同时显示宫底部的浆膜和内膜轮廓;
▶对于双子宫,虽然在二维超声的横断面中也能显示两个子宫腔,但三维超声能够更清楚地观察到两个宫颈或两个阴道;
▶对于单角子宫,在二维超声下可以观察到子宫长轴位于盆腔一侧,而三维超声则能够直观显示香蕉型的子宫内膜(宫腔)以及冠状面仅存单个输卵管间质部。
对于复杂畸形或者不能接受经阴道超声检查的患者,使用核磁共振成像可以准确的对子宫畸形进行分类,同时也有助于显示性腺的位置,并协助判断泌尿系统发育。
由于部分先天性子宫畸形与先天性泌尿系统发育异常共存,因此对于未行磁共振成像检查的患者,应行泌尿系统超声检查或者静脉肾盂造影。
对妊娠结局的影响
梗阻性子宫畸形患者有原发性闭经以及原发不孕表现。
非梗阻性子宫畸形亦在一定程度上增加不孕、复发性流产、早产、胎儿生长受限、胎位异常(胎先露异常)、胎死宫内以及子痫前期等不良妊娠事件风险,但总体绝对风险较低。
不同类型、不同程度的子宫畸形所带来的不良妊娠结局不尽相同,比如管腔化异常如纵隔子宫的患者上述风险相对较大,而其中又以完全性纵隔子宫患者的风险最大。
而水平融合异常如双角子宫或双子宫的患者,以及发育不全如单角子宫患者,通常认为其生育能力不受影响,但早孕妊娠丢失、早产、胎位不正等风险轻度增加。
孕期管理
子宫畸形患者孕期应警惕早产风险,但对于早产的预测和预防目前尚没有确切证据。经阴道超声测量宫颈长度、含孕激素的子宫环、宫颈环扎术等干预措施可能有助于改善妊娠结局,但尚需进一步证据支持。
孕前干预
梗阻性子宫畸形患者:建议在孕前接受生殖道整形手术。
合并泌尿系统发育异常的患者:应联合泌尿外科综合评估。
单角子宫合并残角子宫、且残角子宫的宫腔与单角子宫相通的患者:建议在非孕期切除残角子宫,以降低异常子宫出血和残角子宫妊娠风险。
水平融合异常(双角子宫或双子宫)患者:由于生育能力通常不受影响,无需特殊治疗。
传统上认为经腹部子宫整形术以恢复正常子宫形状是唯一的手术治疗方法,但手术有住院时间长、花费高、恢复时间长、术后盆腔粘连以及术后妊娠期间子宫破裂等较高的并发症风险。
因此在没有明显的不良妊娠史的情况下,一般不考虑、不建议这种干预措施。
管腔化异常(纵隔子宫)患者:尽管目前尚缺乏大样本随机对照实验来提供足够的证据支持,但是常规建议患者进行经腹超声或腹腔镜监测下宫腔镜子宫纵隔切开或切除治疗。
手术常规建议在月经周期的早卵泡期进行。理论上,术前应用子宫内膜生长抑制剂(如GnRH-a、达那唑等)有助于提高纵隔的可视程度和手术精度,但目前仅有的小样本随机对照实验对此并不支持。
由于缺乏随机对照研究评价宫腔镜子宫纵隔切开或切除术是否改善妊娠结局,因此在临床应用时务必做好生殖医学专业医师、影像学医师和妇科手术专业医师的联合评估,充分与患者进行知情沟通,且确保手术应由该项经验丰富的医师团队来完成。