产科急诊,永远和未知风险并存。
来院时已经胎死宫内
这一夜,她因「孕31+3周,腹痛6小时」为主诉急诊入院,30岁,既往有剖宫产史。平素月经周期规则,核对孕周无误,定期产检。

1周前于外院产检测血压120/80mmHg,尿常规提示尿蛋白1+,产科超声未提示异常。未行肝肾功等检查,期间未再复查尿常规,未监测血压。
6小时前无诱因出现腹痛,阵发性,程度轻,未就诊,腹痛逐渐加重,无阴道流水、流血,急诊入院。
体格检查:急诊测血压150/95mmHg,立即复测血压170/140mmHg,贫血貌,不规律宫缩,宫缩中等,切口无压痛,胎心听不到,内诊宫口未开,胎膜未破,腹部及双下肢水肿。
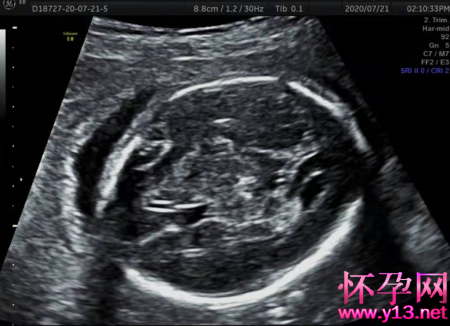
辅助检查:超声提示:宫内死胎,头位、胎盘增厚。
诊断:1、重度子痫前期2、胎盘早剥3、剖宫产史4、胎死宫内5、G2P1孕31+3周LOA先兆临产。
毫无疑问,需立即行剖宫取胎术,而且考虑胎盘早剥已导致胎死宫内,估计宫腔内存在大量出血,术后出现难治性产后出血、DIC可能性大,立即备血。
术后出现自发性出血
患者行气管插管下全身麻醉,术中可见胎盘完全剥离,子宫局部卒中,宫缩好,宫腔积血及术中出血测量为500ml。
术中情况和预计差别较大,什么原因呢?关腹之后,一个巨大的隐藏的风险如冰山一角在海水动荡的作用下浮出水面。
患者停用全麻药物后出现昏迷,口鼻自发出血,为新鲜血。腹部逐渐膨隆,腹部切口持续渗血,阴道持续出血,为不凝血。
术前相关化验结果回示:
凝血功能:Fbg0.61g/L,APTT39.3秒,TT38.0秒,PT13.2秒,PT-%67.7%,
血常规:白细胞17.1x10⁹/L,血红蛋白89g/L,PLT126x10⁹/L。
尿常规:尿蛋白2+,尿胆红素阴性。
血糖:血糖3.92mmol/L
肝功能:总胆红素40.5umol/L,未结合胆红素37.1umol/L,结合胆红素0.1umol/L,ALT14u/L。
肾功能:肌酐92.9umol/L,尿酸446umol/L。
心肌酶:LDH1850u/L,AST36U/L。
逐一排除可能的原因
患者术前即出现严重凝血功能异常,但是入院时无阴道流血,术中及宫腔内出血量测量为500ml,出血量和凝血功能异常不符。说明术前凝血功能异常和出血量不相关。极有可能是由于肝功能受损,凝血因子合成不足,引起凝血功能障碍。
患者昏迷,出现口鼻出血,低血糖,胆红素升高。这些表现显然不能单独用重度子痫前期这一种疾病来解释,那是什么呢?需要紧急做什么处理呢?
从肝功能异常作为切入点,妊娠期肝功能异常的疾病有:
妊娠期急性脂肪肝(AFLP)、妊娠期肝内胆汁淤积症(ICP)、妊娠期合并病毒性肝炎(pregancycomplicatedwithviralhepatitis)、Hellp综合征。
排除法明确诊断,先易后难。
❶ ICP?本例患者无皮肤瘙痒症状,急诊肝功未检测胆汁酸水平,但是患者出现严重凝血功能障碍,未结合胆红素升高,和ICP不符,排除此疾病。
❷ 妊娠期合并病毒性肝炎?本文患者无肝炎患者密切接触史,无输血史,孕期肝炎标志物阴性,入院时神智清醒,无肝性脑病及肝肾功能衰竭表现。尿胆红素阴性,无重症肝炎诊断标准三项之一,不诊断病毒性重症肝炎。
❸ HELLP综合征?本例患者诊断重度子痫前期,有发生HELLP综合征可能。
急诊未行外周血涂片,总胆红素水平、肝酶及血小板水平和诊断标准不符。但是患者化验指标中LDH1850u/L,非结合胆红素升高提示有溶血存在。是否为部分性Hellp综合征呢?
HELLP综合征的患者血小板数值可反应溶血的严重程度和转归,当<50x10⁹/L,预后极差。
HELLP综合征患者凝血功能障碍源于血小板减少。本文患者入院时血小板为正常值,LDH升高提示存在早期溶血,但为非严重溶血。在出血仅500ml的情况下即出现的严重凝血功能异常,不能用Hellp综合征解释。
❹ AFLP?本文患者入院时血常规提示白细胞增高;尿蛋白2+,尿胆红素阴性;血胆红素升高;低血糖;尿酸升高;凝血功能异常,这些和AFLP是相符的,而且患者在关腹之后病情迅速恶化进一步支持了这个诊断。
患者出现口鼻出血、腹腔内出血、阴道出血,为不凝血,提示已经出现DIC。
这时,为进一步减少产后出血,再次开腹行子宫全切术,盆腔留置引流管。同时积极并及时给予输血,补充凝血因子,保肝治疗,多学科协助防治并发症,动态观察各种化验指标。
幸运的是,经过1周积极有效的治疗,患者转危为安。各项异常化验指标逐渐恢复正常。病情转归再一次支持了AFLP的诊断。
总结:AFLP是妊娠期最常见的导致急性肝功能衰竭的疾病。以明显的消化道症状、肝功能异常和凝血功能障碍为主要特征,起病急,进展快,严重危及母儿健康。大约50%的患者有子痫前期,20%的患者合并HELLP综合征。
所以,产检过程中,单纯尿蛋白阳性可能是一些严重疾病的预警信号,严密监测,和患者沟通注意事项,及时完善相关必要检查是关键。
对于AFLP,诊断的时机与病情的严重程度即预后密切相关。尽快终止妊娠是改善母儿预后的重要保证,强有力的后续支持治疗是提高产妇存活率的关键。
参考文献:
[1]曹泽毅.中华妇产科学[M].北京.人民卫生出版社,2016:510
[2]谢幸,孔北华,段涛.妇产科学[M].北京:人民卫生出版社,2018:94